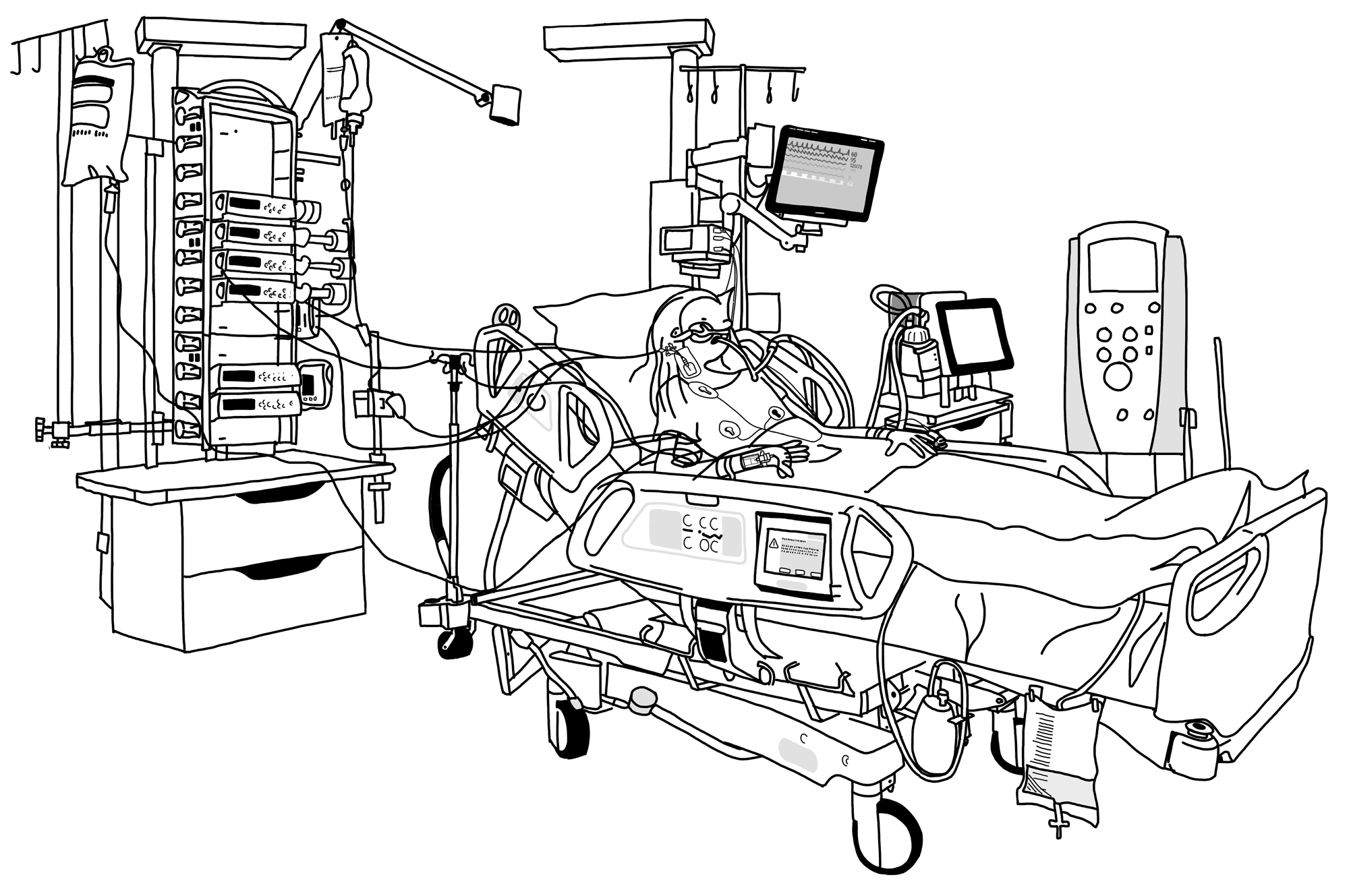
Als je op de Intensive Care afdeling hebt gelegen herinner je je vaak maar weinig of delen van die opname. Voor de verwerking van de tijd in het ziekenhuis kan het helpen om dit te bekijken. Omdat een fysiek bezoek niet altijd mogelijk is heeft het IC centrum van het UMC Utrecht daarom een rondleiding over de afdeling in beeld gebracht.
IC-bed
Patiënten op de Intensive Care liggen op een speciaal bed dat over veel verschillende functies beschikt. Deze functies zijn onder andere gericht op het voorkomen van doorliggen (decubitus) en maken het voor de verpleging eenvoudiger om de patiënt te verplegen in bed.
Op deze pagina gaan we uitgebreid in op alle functies en onderdelen van het IC bed.
 Luchtbed
Luchtbed
Een luchtbed bestaat uit flexibele plastic buizen waardoor onder druk lucht in geblazen kan worden. De druk kan op verschillende manieren worden ingesteld: plekken met weinig of veel druk of met verschillende drukken. Het wordt gebruikt om decubitus (doorligwonden) te voorkomen.
Rotatiebed
Patiënten die worden beademd, hebben meer kans op longproblemen omdat ze langdurig in één bepaalde houding zijn verpleegd, namelijk plat op de rug. Dan wordt er een rotatiebed ingezet. Een rotatiebed maakt het mogelijk voor de verpleging om de patiënt regelmatig in een andere houding te leggen. Een gedeelte van het matras, ter hoogte van de longen, kan kloppen en trillen. Zo is het gemakkelijker om slijm uit de longen van de patiënt weg te zuigen.
Zandbed
Wanneer de situatie van de patiënt ondanks de behandeling niet verbetert, kan de patiënt in een zandbed worden gelegd. Het matras hiervan is gevuld met hele fijne korreltjes waar continu lucht doorheen wordt geblazen. De patiënt wordt in dit bed op de buik gelegd. Het onderste deel van de longen, aan de rugzijde, kan in deze houding meer zuurstof opnemen. De patiënt wordt daarbij volledig in slaap gebracht.
Lijnen
Infuuslijn
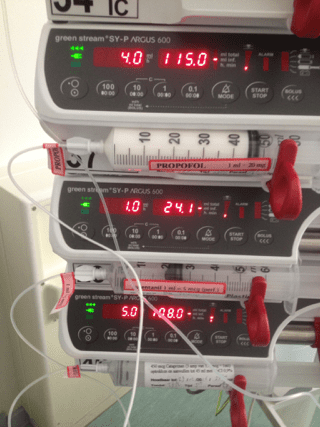 IC-patiënten krijgen heel veel medicatie via een infuus toegediend. De medicijnen worden daarvoor opgelost in een vloeistof, die de hele dag in kleine hoeveelheden via een pomp door een slangetje in een ader van de patiënt wordt toegediend. Elke pomp bevat zijn eigen medicijn, zodat er heel nauwkeurig gedoseerd kan worden. Achter de patiënt staat een standaard waarin vele infuuspompen boven elkaar zijn opgesteld. Dat ziet er vaak heel indrukwekkend uit. Een infuus wordt altijd direct bij opname op de IC geprikt, zodat zo snel mogelijk medicatie kan worden toegediend. Vaak krijgt een patiënt meerdere infusen in verschillende ledematen, vooral als er veel medicatie nodig is. Als een infuuspomp leeg is, of als er een luchtbelletje in het slangetje zit, geeft de infuuspomp een alarm af.
IC-patiënten krijgen heel veel medicatie via een infuus toegediend. De medicijnen worden daarvoor opgelost in een vloeistof, die de hele dag in kleine hoeveelheden via een pomp door een slangetje in een ader van de patiënt wordt toegediend. Elke pomp bevat zijn eigen medicijn, zodat er heel nauwkeurig gedoseerd kan worden. Achter de patiënt staat een standaard waarin vele infuuspompen boven elkaar zijn opgesteld. Dat ziet er vaak heel indrukwekkend uit. Een infuus wordt altijd direct bij opname op de IC geprikt, zodat zo snel mogelijk medicatie kan worden toegediend. Vaak krijgt een patiënt meerdere infusen in verschillende ledematen, vooral als er veel medicatie nodig is. Als een infuuspomp leeg is, of als er een luchtbelletje in het slangetje zit, geeft de infuuspomp een alarm af.
Diepe lijn
Een infuus dat via een bloedvat in de lies, onder het sleutelbeen of in de hals wordt ingebracht, wordt ook wel diepe lijn genoemd. Het slangetje van een diepe lijn is dikker dan dat van een infuus dat in een ader in de arm wordt aangebracht en kan langer blijven zitten. Hier wordt voor gekozen wanneer de patiënt voor langere tijd antibiotica moet gebruiken. Sommige medicijnen kunnen de wand van de bloedvaten beschadigen. Een diepe lijn wordt in grotere bloedvaten ingebracht, waardoor er minder kans is op beschadiging van de vaatwand.
Arterielijn
Een arterie is een ander woord voor een slagader. De bloeddruk wordt continu gemeten via een slangetje in de polsslagader of via de slagader in de lies: de arterielijn. De arterielijn is verbonden met een druksysteem, waardoor de bloeddruk op de monitor kan worden afgelezen. Via de arterielijn kan het effect van bepaalde medicijnen op de bloeddruk nauwkeurig worden vervolgd en bijgestuurd. Uit een arterielijn kan ook bloed afgenomen worden zonder dat de patiënt geprikt hoeft te worden.
Monitor
Bij elk IC-bed staat een monitor. Hierop zijn de hartslag, de bloeddruk, de lichaamstemperatuur en het zuurstofgehalte in het bloed te zien.
De bewakingsmonitor wordt voor elke patiënt op maat ingesteld. Het apparaat gaat piepen als de hartslag, de bloeddruk of het zuurstofgehalte hoger of lager is dan de waarde die is ingesteld. Dat maakt dat er op de IC dag en nacht veel geluiden kunnen zijn.
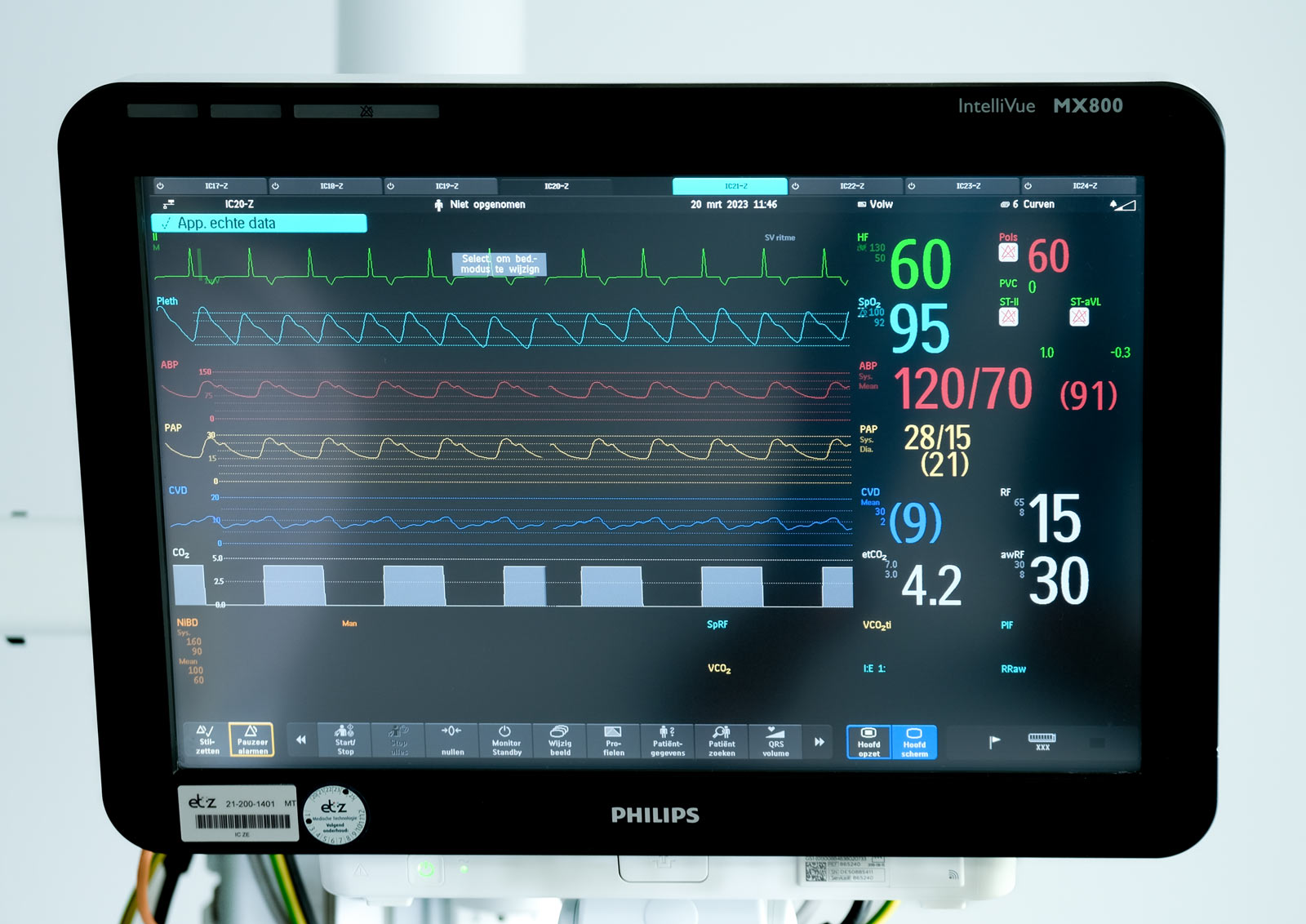
Hartslag
De hartslag wordt geregistreerd door middel van een hartfilmpje of ECG: een elektrocardiogram. Net als andere spieren in het lichaam, krijgt het hart een elektrisch signaal om samen te trekken. Dit proces verloopt bij iedere hartslag op dezelfde manier en kent meerdere fasen. Als iemand hartproblemen heeft, kan aan het ECG gezien worden, waar in het hart het probleem is en wat voor een probleem het is. Met een ECG is ook het hartritme te meten: regelmatig, onregelmatig, te langzaam of te snel. Een hartfilmpje maken is eenvoudig, pijnloos en zonder risico. Het elektrische signaal wordt opgepikt door elektroden, plakkers die op de borst, polsen en enkels worden geplakt en zijn verbonden met het ECG-apparaat.
Temperatuur meten
De lichaamstemperatuur van de patiënt kan op verschillende manieren worden gemeten, via de huid, rectaal (anus) of via het bloed. De temperatuur wordt op de intensive care constant gemeten, zodat het optreden van koorts of ondertemperatuur zo snel mogelijk kan worden opgemerkt. De temperatuur is continu op de monitor te zien.
Zuurstofsaturatiemeter
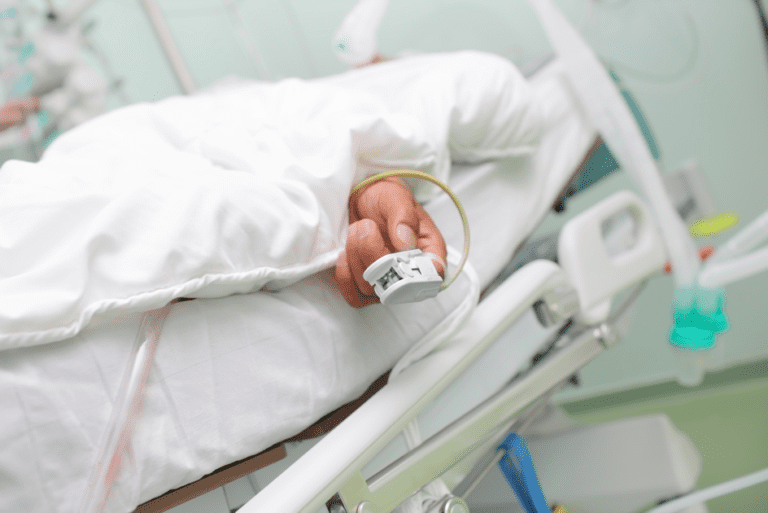 Met een lampje in een knijper of plakker op de vinger of op het oor wordt continu gemeten hoeveel zuurstof het bloed bevat. Dit heet de zuurstofsaturatie. De maximale zuurstofsaturatie bij een gezond persoon is 100 %. De zuurstofsaturatie is te laag als die onder de 90% komt. Er is dan reden tot het toedienen van extra zuurstof of voor ondersteuning van de ademhaling door middel van beademing, afhankelijk van de oorzaak. De zuurstofsaturatie is continu op de monitor te zien.
Met een lampje in een knijper of plakker op de vinger of op het oor wordt continu gemeten hoeveel zuurstof het bloed bevat. Dit heet de zuurstofsaturatie. De maximale zuurstofsaturatie bij een gezond persoon is 100 %. De zuurstofsaturatie is te laag als die onder de 90% komt. Er is dan reden tot het toedienen van extra zuurstof of voor ondersteuning van de ademhaling door middel van beademing, afhankelijk van de oorzaak. De zuurstofsaturatie is continu op de monitor te zien.
Beademingsapparaat
De beademingsmachine neemt het ademhalen over van de patiënt of ondersteunt de ademhaling als de patiënt dat zelf niet meer kan. De beademing gebeurt soms via een mondkapje, maar meestal met een beademingsbuis in de luchtpijp. Vaak wordt de patiënt gesedeerd (in slaap gebracht), hij kan daar door niet praten en minder goed hoesten. Daarom worden als dat nodig is de longen uitgezogen met een uitzuigslangetje.
Continue Veno-Veneuze Hemofiltratie (CVVH)
Als de nieren niet goed (genoeg) werken, hopen afvalstoffen en vocht in het lichaam op. Soms kan het nodig zijn de functies van de nieren tijdelijk over te nemen met apparaat dat fungeert als een kunstnier. Meestal wordt er op de IC gekozen voor continue nierfunctie vervanging: ook wel CVVH (Continue Veno-Veneuze Hemofiltratie) genoemd. Dit heeft minder invloed op de bloedcirculatie dan hemodialyse. Bij hemodialyse kan de verwijdering van afvalstoffen en te veel aan vocht in een paar uur gebeuren, terwijl bij CVVH dat over de hele dag gebeurt.
 De patiënt krijgt dan een diepe lijn in de lies, hals of onder het sleutelbeen (een dialyse cathether), deze is iets dikker dan een diepe lijn voor medicatie. Via het ene slangetje wordt bloed naar een filter in het apparaat geleid. In het nierfunctie vervangende apparaat worden de afvalstoffen en zo mogelijk het teveel aan vocht uit het bloed gehaald. Via het andere slangetje wordt het gezuiverde bloed weer teruggegeven aan het lichaam. Onder het apparaat hangen zakken, een voor de afvalstoffen, een met vloeistof die naar het lichaam gaat.
De patiënt krijgt dan een diepe lijn in de lies, hals of onder het sleutelbeen (een dialyse cathether), deze is iets dikker dan een diepe lijn voor medicatie. Via het ene slangetje wordt bloed naar een filter in het apparaat geleid. In het nierfunctie vervangende apparaat worden de afvalstoffen en zo mogelijk het teveel aan vocht uit het bloed gehaald. Via het andere slangetje wordt het gezuiverde bloed weer teruggegeven aan het lichaam. Onder het apparaat hangen zakken, een voor de afvalstoffen, een met vloeistof die naar het lichaam gaat.
Als de patiënt stabiel genoeg is kan er ook voor hemodialyse worden gekozen.
Als de nierfunctie verbetert kan behandeling worden afgebouwd en uiteindelijk gestopt. Vervolgens wordt er gekeken hoe de nieren functioneren zonder nierfunctie vervangende therapie. Het kan ook gebeuren dat dialyse noodzakelijk blijft en dat er chronisch gedialyseerd moet worden.
Plasmafereseapparaat
Plasma is het vloeibare deel van bloed. Daarin kunnen ziekmakende stofjes zitten, zoals antistoffen of immuuneiwitten. Dan is het nodig om het eigen plasma te vervangen door donorplasma. Daarvoor moeten eerst de bloedcellen en het plasma van elkaar gescheiden worden.
Voor dit proces, plasmafarese genoemd, wordt een celscheidingsapparaat gebruikt. Via een ader in de elleboog wordt bloed afgenomen, dat daarna in het plasmafareseapparaat terechtkomt. Hier worden plasma en bloedcellen van elkaar gescheiden. De bloedcellen worden in het donorplasma via een infuus in een ader van de andere arm weer terug gegeven of, als dat niet mogelijk is, via een lieskatheter. Bij de behandeling, die ongeveer twee uur duurt, wordt ontstollingsmiddel toegevoegd aan het apparaat, zodat het bloed daar niet gaat stollen.
Voeding
Sondevoeding
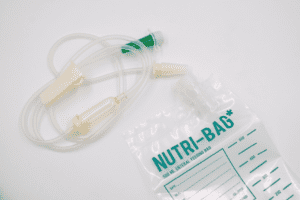 Sondevoeding is vloeibare voeding die met behulp van een voedingspomp via een sonde toegediend wordt. Een sonde is een buigzaam slangetje dat via de neus of de mond via de slokdarm naar de maag gaat. Een patiënt krijgt sondevoeding als hij zelf niet kan slikken, bijvoorbeeld door de beademingsbuis in zijn keel. Sondevoeding wordt ook gegeven als er kans bestaat op aspiratie: dan komt voeding in de longen wat tot complicaties kan leiden. Sondevoeding is dan veiliger.
Sondevoeding is vloeibare voeding die met behulp van een voedingspomp via een sonde toegediend wordt. Een sonde is een buigzaam slangetje dat via de neus of de mond via de slokdarm naar de maag gaat. Een patiënt krijgt sondevoeding als hij zelf niet kan slikken, bijvoorbeeld door de beademingsbuis in zijn keel. Sondevoeding wordt ook gegeven als er kans bestaat op aspiratie: dan komt voeding in de longen wat tot complicaties kan leiden. Sondevoeding is dan veiliger.
Infuusvoeding
Voeding kan ook via een infuus worden gegeven. De diëtiste rekent dan precies uit hoeveel eiwitten, vetten, koolhydraten, mineralen ed. de patiënt nodig heeft.
Urinekatheter en urinezak
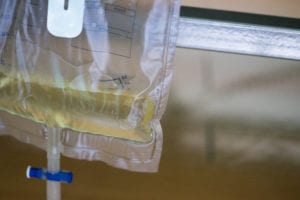 IC-patiënten krijgen een urinekatheter, een slangetje naar de blaas. De urine wordt opgevangen in een urinezak die in een houder aan het bed hangt.
IC-patiënten krijgen een urinekatheter, een slangetje naar de blaas. De urine wordt opgevangen in een urinezak die in een houder aan het bed hangt.
Opvangmatje
Als de patiënt infuusvoeding krijgt, produceert hij ondanks dat hij geen voedsel binnen krijgt via de maag en darm, toch ontlasting, omdat de darmwand zichzelf continu vernieuwt. Ook comateuze patiënten en beademde patiënten die gesedeerd zijn, krijgen spontaan ontlasting. Er ligt daarvoor een opvangmatje op het matras bovenop het onderlaken.
Fixatie (vastbinden)
Soms is het noodzakelijk de handen van de IC-patiënt vast te binden (te fixeren), om te voorkomen dat hij zijn infuus, sonde of tube uittrekt, of uit zijn bed wil stappen wat tot schade en wonden kan leiden.
Het kan nodig zijn tot fixatie over te gaan als de patiënt erg onrustig is, bijvoorbeeld als hij een delier heeft. Vaak is hij niet geheel bij bewustzijn, waardoor het niet mogelijk is hem met woorden ervan te overtuigen niet aan de tube of het infuus te trekken. Uit veiligheidsoverwegingen worden dan de armen gefixeerd met een polsband. Fixatiehandschoenen zorgen ervoor dat infusen blijven zitten. Soms wordt een onrustband gebruikt bij patiënten die niet beseffen waar ze zijn en uit bed willen stappen.
Voor het fixeren wordt door de verpleegkundige of arts van te voren toestemming gevraagd aan de familie. In andere gevallen wordt de familie erop voorbereid dat fixatie mogelijk aan de orde komt en wordt u achteraf, als fixatie acuut nodig was, toestemming gevraagd.
Wisselligging
Een beademde patiënt wordt regelmatig in een andere positie gelegd: linkerzij, rechterzij, rug. Dat wordt ‘wisselligging’ genoemd. Vanwege alle infusen en de beademing komt er heel wat bij kijken om een patiënt te draaien. De meeste patiënten worden elke paar uur gedraaid.
Registraties in computer
Gegevens van een patiënt worden altijd vastgelegd in een persoonlijk dossier. Er zijn een aantal belangrijke gegevens die worden vastgelegd, zoals:
- persoonlijke gegevens
- voorgeschiedenis
- huidige ziektegeschiedenis
- de hartslag
- de bloeddruk
- de lichaamstemperatuur
- het zuurstofgehalte van het bloed
- laboratoriumuitslagen
- de medicijnen en dosis die worden toegediend
- röntgenuitslagen
- ondernomen acties
- het beleid hoe de patiënt te behandelen
- lichamelijk onderzoek
Geluiden op de IC
De lichaamsfuncties van de patiënten op de intensive care worden continu bewaakt met veel verschillende metingen. Op de monitor worden al die metingen zichtbaar gemaakt, zoals het hartritme of de ademhaling. Voor al die metingen worden onder- en bovengrenzen afgesteld voor deze patiënt. Als de meting boven of onder die grens komt, geeft de monitor een piepend signaal. De verpleegkundige weet dan dat ze moet controleren of er actie moet worden ondernomen. Van deze piepjes hoef je dus niet direct te schrikken. Alle geluiden, belletjes en piepjes hebben een informatieve waarde voor het medisch team. De gegevens zeggen op zichzelf niets: het gaat om het totaalplaatje waaruit iets over de toestand van de patiënt kan worden afgeleid. Er is dus lang niet altijd reden tot zorg over de gegevens die op de monitor te zien zijn. Ook gaat er geregeld een alarm af terwijl er niets ernstigs aan de hand is; de bewakingsmonitor gaat vaak bijvoorbeeld voortijdig af, omdat die te gevoelig is afgesteld. Wanneer je vragen hebt kun je deze altijd stellen aan de verpleging, zij kunnen je inlichten over de verschillende meetwaarden.
